【健康科普】昏迷病人一般多久能醒?需要做些什么?
“医生,他什么时候能醒?”这是神经外科医生最常被问及、却也最难回答的问题之一。当一个亲人陷入昏迷,每一分每一秒对家人来说都是煎熬。昏迷——大脑这个“总司令部”因严重损伤而进入了最深的“休眠”状态。
今天,我们想通过一个真实的成功病例,带大家了解:昏迷病人究竟多久能醒?在等待苏醒的过程中,医生和家人都能做些什么?
两个月前,56岁的刘先生(化名)在家中突然倒地,被紧急送入常德市第二人民医院。头颅CT检查结果触目惊心:丘脑出血破入脑室,且血肿堵塞了脑脊液循环的要道——第三脑室,形成了“塑性”状态。这意味着,不断增多的脑积水正在像“水锤”一样,无情地压迫着刘先生的大脑深处。
入院时,刘先生已陷入深度昏迷,GCS评分(格拉斯哥昏迷评分)仅有5分(满分15分,分数越低意识障碍越重),生命危在旦夕。
神经外科团队立即启动绿色通道,连夜为刘先生实施了“脑室钻孔引流术”。手术很成功,梗阻被解除,颅内压力逐步恢复正常。
但这仅仅是第一步。术后,刘先生依然昏迷。随后的日子里,重症监护、预防感染、营养支持、床旁康复……医护团队和家属日复一日地坚守。终于,在术后第7天,刘先生第一次睁开了眼睛,虽然眼神还略显迷茫;第12天,他开始能够遵医嘱点头、握手;第13天,他转出了重症监护室,意识完全清醒。
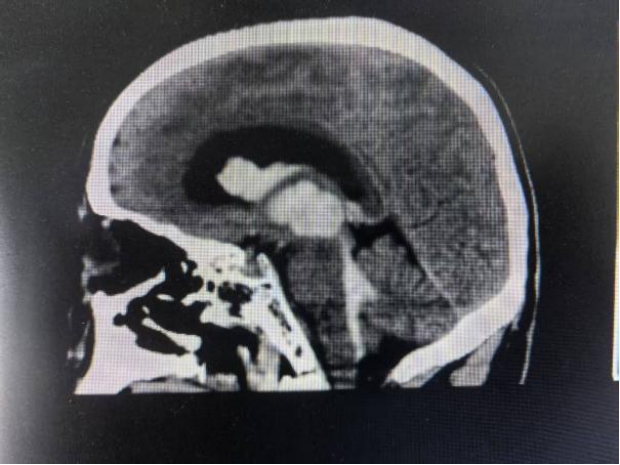
手术前头部CT
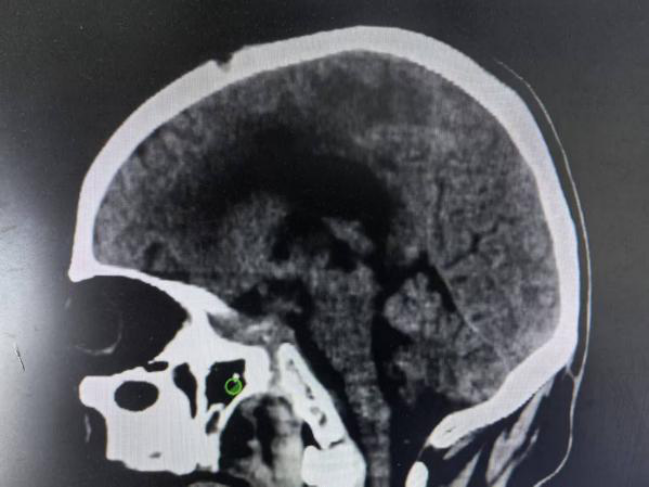
手术后第12天
目前,刘先生已住院一个月,正在进行功能锻炼,从卧床到坐起,从坐起到站立,每一天都在进步。他的家人说:“我们等了他一个月,这一个月,比一辈子都长。”
刘先生的经历告诉我们:昏迷不是终点,及时救治和科学的促醒治疗,可以创造“奇迹”。
一、昏迷病人一般多久能醒?
这个问题没有标准答案,它取决于三个关键因素:
1.病因是什么?
·创伤性:如车祸导致的颅脑外伤。如果损伤程度可控,年轻患者恢复潜力较大。
·血管性:如刘先生这样的脑出血、脑梗死。能否苏醒,取决于出血量、出血位置以及手术是否及时解除了压迫。
·缺氧性:如心跳骤停、溺水等。大脑对缺氧极为敏感,这类患者的恢复往往更具挑战性。
·代谢性或感染性:如严重低血糖、颅内感染等。若能迅速纠正病因,苏醒可能较快。
2.损伤的严重程度?
这是最核心的预测指标。医生会通过格拉斯哥昏迷评分(GCS)、瞳孔反射、脑干反射以及头颅影像学检查来评估大脑结构受损的情况。损伤越局限、关键结构保留越完好,苏醒的希望越大。
3.时间规律:
·急性期(1-2周):这是脑水肿的高峰期,患者往往处于最深的昏迷状态。此阶段的核心是“保命”——控制颅内压、防止继发性损伤。
·亚急性期(2-4周):随着脑水肿消退,部分患者开始出现意识波动,如睁眼、有睡眠-觉醒周期,但尚无法遵医嘱活动。
·恢复期(1-3个月):这是意识恢复的“黄金窗口期”。多数能够苏醒的患者,会在3个月内出现明确的意识改善迹象。刘先生便是在这个阶段苏醒的。
·慢性期(3个月后):苏醒的概率随时间推移逐渐降低,但绝不等于没有希望。临床上,也有在半年甚至更长时间后意识显著改善的案例。
医学共识:对于昏迷患者,我们通常以3个月为一个重要节点,但绝不轻易放弃。只要生命体征稳定,促醒治疗和康复训练就应持续进行。
三、在等待苏醒的过程中,需要做些什么?
这是一个“医患并肩作战”的过程,分为医疗救治和家庭护理两大阵地。
(一)医疗救治:医生在做什么?
1.病因治疗:这是促醒的前提。像刘先生那样,及时解除脑压迫、控制颅内感染、稳定内环境,为大脑恢复创造“和平环境”。
2.并发症防治:昏迷病人最怕的往往不是原发病,而是肺炎、压疮(褥疮)、下肢深静脉血栓、消化道出血等并发症。精细化的重症管理,是保证患者“扛过去”的关键。
3.多模态监测:通过颅内压监测、脑电图、经颅多普勒等手段,实时监控大脑的“工作状态”,指导治疗。
4.早期康复介入:在生命体征平稳后,床旁康复应立即开始。包括良肢位摆放、被动关节活动度训练、床边坐起、神经肌肉电刺激等,防止肌肉萎缩和关节挛缩。
5.促醒治疗:随着病情稳定,医生可能会尝试药物促醒(如金刚烷胺、左旋多巴等)、高压氧治疗、感觉刺激疗法等综合手段。
(二)家庭护理:家人能做什么?
家人是促醒治疗中不可或缺的“特效药”。请记住“三做三不做”:
1.三做:
·做有意义的感官刺激:人的意识苏醒需要“输入”。请像对待一个能听到的人一样,与他说话——讲讲家长里短、念念他喜欢的报纸、播放他熟悉的音乐。可以进行触摸刺激,轻轻握他的手,用温毛巾擦脸。注意,刺激要有意义,而不是噪音,不要全家人在病房里大声交谈或长时间开着电视当背景音。
·做规范的身体护理:在护士指导下,学会定时翻身拍背(预防肺炎和压疮)、进行肢体被动活动(预防血栓和挛缩)。
·做坚定的心理支撑:这是一场“持久战”,家人的情绪会直接影响护理质量。请照顾好自己,建立“轮班制”,保持希望。
2.三不做:
·不要盲目呼唤和摇晃:不要试图用剧烈摇晃、大声哭喊来“叫醒”患者,这可能引发异常的应激反应,甚至导致颅内压波动。
·不要强行喂食喂水:昏迷患者吞咽功能丧失,强行喂食极易导致误吸和窒息性肺炎。所有营养必须通过鼻饲管或静脉给予。
·不要轻信“偏方”:不要给患者使用任何未经医生许可的“促醒神药”或“针灸秘方”,不恰当的操作可能引发感染、癫痫等严重后果。
四、从昏迷到苏醒:一段需要耐心的旅程
刘先生的故事之所以让我们振奋,不仅是因为手术的成功,更因为他和家人在长达一个月的“黑暗期”里从未放弃。
从深度昏迷,到出现睡眠-觉醒周期,到睁眼,到能遵医嘱活动,到意识完全清醒,再到如今的功能锻炼——这是一段漫长的旅程。“苏醒”不是终点,而是回归正常生活的起点。


